

Rocznica operacji na otwartym sercu
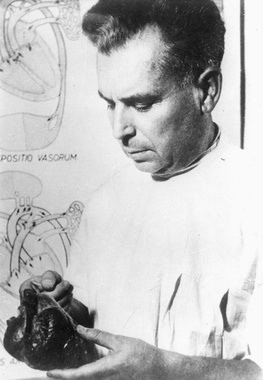
Dokładnie 65 lat temu (12 lutego 1958 r.) prof. Wiktor Bross przeprowadził pierwszą w Polsce operację na otwartym sercu. Wydarzenie to miało miejsce w II Katedrze i Klinice Chirurgii ówczesnej Akademii Medycznej we Wrocławiu.
Prof. Wiktor Bross (1903-1994) urodził się w Witkowie (woj. wielkopolskie). Po ukończeniu gimnazjum w Gnieźnie (1922), rozpoczął studia medyczne na Uniwersytecie im. Adama Mickiewicz w Poznaniu, które kontynuował na Uniwersytecie Jana Kazimierza we Lwowie. Po otrzymaniu dyplomu (1928) pozostał na uczelni, gdzie rozpoczął karierę naukowo-dydaktyczną, jednocześnie doskonaląc umiejętności praktyczne w uniwersyteckich klinikach chirurgii.
Po zakończeniu II wojny światowej zamieszkał w Katowicach. Pracował w tamtejszym szpitalu do czasu otrzymania propozycji współtworzenia Wydziału Lekarskiego ówczesnej Politechniki i Uniwersytetu we Wrocławiu. W 1950 r., gdy powołano odrębną jednostkę, tj. Akademię Medyczną, został jej pracownikiem i zajął się organizacją II Katedry i Kliniki Chirurgii. Kierował nią w latach 1946-1973, czyli aż do przejścia na emeryturę.
Prof. Wiktor Bross, chirurg, pionier torakochirurgii i kardiochirurgii polskiej. Na swoim koncie ma liczne historyczne osiągnięcia, a jednym z nich jest przeprowadzenie pierwszej w Polsce operacji na otwartym sercu. Zabieg wykonał 12 lutego 1958 r. u 12-letniego chłopca z hipotermią powierzchniową. Polegał on na zamknięciu ubytku w przegrodzie międzyprzedsionkowej.
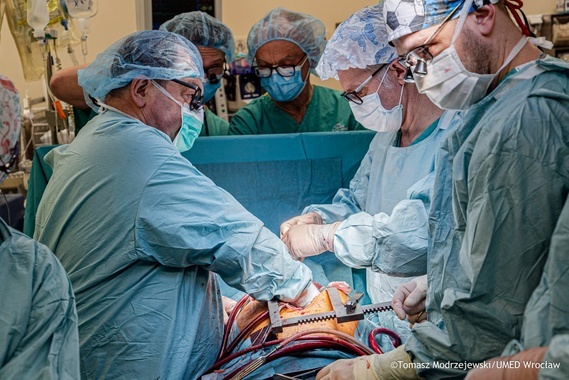
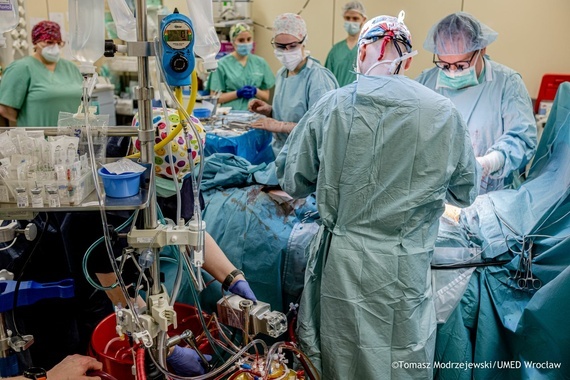
W rocznicę tego wydarzenia zapraszamy do lektury rozmowy z jednym z kontynuatorów szkoły prof. Wiktora Brossa - dr. Romanem Przybylskim, kierownikiem Katedry Kardiochirurgii i Transplantacji Serca UMW, którą przeprowadziła Alicja Giedroyć. Wywiad został opublikowany w ostatnim numerze "Gazety Uczelnianej".

W styczniu br. licznik przeszczepionych serc w Instytucie Chorób Serca we Wrocławiu, który wisi na korytarzu Pańskiej kliniki pokazał liczbę 86. To zaledwie część Pana dokonań. Ile serc Pan przeszczepił?
Przestałem liczyć. Mam za sobą ok. 400 takich zabiegów.
A pamięta Pan swój pierwszy raz?
Ten zabieg zatarł mi się w pamięci. Pewnie dlatego, że zanim samodzielnie przeszczepiłem serce, wielokrotnie uczestniczyłem w operacjach jako obserwator, a potem asystent. To było w Śląskim Centrum Chorób Serca w Zabrzu, gdzie zaczynałem pracę.
Jak Pan tam trafił?
Trochę przypadkiem. Już w czasie studiów chciałem być chirurgiem, ale myślałem raczej o neurochirurgii. Kiedy po studiach zacząłem szukać pracy, byłem już młodym żonkosiem i miałem dziecko. Zależało mi na pracy z mieszkaniem. Złożyłem ofertę do 20 ośrodków medycznych w całej Polsce, zastrzegając, że zapewnienie mieszkania mojej rodzinie jest warunkiem koniecznym. I dostałem 20 odpowiedzi odmownych. Nie pozostało mi nic innego, jak szukać zatrudnienia blisko domu. Akurat było miejsce u prof. Zbigniewa Religi, przyjął mnie i tak zostałem kardiochirurgiem.
Osobowość szefa miała na to wpływ?
Oczywiście, miała kluczowe znaczenie. Początek lat 80. to były czasy, gdy wiedzę przekazywali nam przede wszystkim nasi nauczyciele. Mieliśmy ograniczony dostęp do literatury medycznej, zwłaszcza zagranicznej. Większość pozycji, jeśli już nawet była dostępna, trzeba było zamawiać w bibliotece. Dostawaliśmy je w formie ledwo czytelnych, a czasem w ogóle nieczytelnych odbitek ksero. A zdarzało się, że w bibliotece był jeden egzemplarz jakiejś książki, a kolega pożyczył go i trzymał pół roku. Mieliśmy za to nauczycieli, takich jak prof. Religa, od którego można było nauczyć się naprawdę wiele. To była charyzmatyczna osobowość. Słuchali go wszyscy: od górników, z którymi jadł golonkę, po profesorów na naukowych konferencjach. Był też superszefem. Można było się od niego uczyć, pozwalał operować. Potrafił wysłuchać racji nawet najmłodszego rezydenta. Trzeba jasno powiedzieć, że mimo powszechnie znanej słabości, osiągnął wszystko, co w tamtym okresie było do osiągnięcia.
Po ilu przeszczepionych sercach można powiedzieć sobie samemu: "umiem to, jestem w tym dobry"?
To tak nie działa. Ta nauka trwa w rzeczywistości znacznie dłużej. A to dlatego, że każdy zabieg jest inny. Nie ma dwóch takich samych pacjentów ani identycznych okoliczności. Dość powiedzieć, że najmłodszym pacjentem, któremu przeszczepiłem serce, było sześciomiesięczne niemowlę, a najstarszy miał ponad 70 lat. Nie ma też sytuacji absolutnie przewidywalnych. Nawet jeśli wydaje się nam, że wszystko zrobiliśmy jak należy, każdy parametr się zgadza, spokojnie stajemy przy stole, operacja idzie według planu – może się okazać, że przeszczepione serce nie podejmuje pracy i tracimy pacjenta. Takich przypadków jest niewiele, ale się zdarzają. Trudno określić, co w takich sytuacjach zawiodło. Czy był to błąd techniczny przy pobraniu, czy kumulacja nieprawidłowych przeciwciał skierowanych przeciwko antygenom dawcy, czy jeszcze jakaś inna przyczyna. Nie zawsze udaje się ją jednoznacznie znaleźć. W każdym razie w transplantologii nie ma mowy o rutynie.
I jeszcze ta świadomość, że trzeba być zawsze w gotowości. Nigdy nie wiadomo, kiedy trafi się dawca i w środku nocy zadzwoni telefon…
No niestety, zwłaszcza że większość tych zabiegów robimy właśnie w nocy. Wynika to stąd, że na ogół pobranie serca ma miejsce w godzinach wieczornych, po planowanych zabiegach. A jeszcze trzeba je przywieźć, czasem z drugiego końca Polski.
Czyli nigdy nie jest Pan po pracy i nie może w pełni się wyluzować?
Teraz już mogę, ale był moment, że rzeczywiście musiałem być w każdej chwili gotowy do zabiegu. Tak było na początku mojej pracy w Instytucie Chorób Serca, gdy byłem jedynym transplantologiem. Potem dołączył do nas prof. Tomasz Hrapkowicz, który mnie wsparł, a który obecnie wrócił do Zabrza, gdzie wygrał konkurs na szefa oddziału kardiochirurgii i transplantologii. W międzyczasie udało mi się wyszkolić kolejnego transplantologa. Doktor Maciej Bochenek przeszczepia już samodzielnie, a kolejna osoba – dr Jacek Jakubaszko – jest szkolona. Oto w tym chodzi, by nie tworzyć ośrodka, gdzie jeden chirurg robi wszystko, a w razie jego niedyspozycji stajemy w miejscu. Ważne, żeby budować zespół, co będzie procentować w przyszłości i właśnie tak robimy.
Miał Pan kiedyś dosyć?
Wielokrotnie. Kiedy przez trzy dni walczy się o czyjeś życie, przez 72 godz. stoi przy stole operacyjnym, nabuzowany adrenaliną, nie czując zmęczenia, a wszystko kończy się zgonem pacjenta – to ma się naprawdę dość. Jedna z takich moich chwil zwątpienia wiązała się ze śmiercią małej dziewczynki, która była moją pacjentką. Transplantacje serca u dzieci są bardzo trudne, głównie z powodu braku odpowiednich dawców, których narządy pasowałyby wielkością do biorcy. To także często reoperacje po korekcji wrodzonych wad, które są jeszcze trudniejsze. I kiedy mimo trudności robi się kilkadziesiąt takich zabiegów zakończonych sukcesem, dzieci wracają szybko do zdrowia, idzie jak z płatka, wydaje się, że tak już będzie zawsze – a nagle jedno z nich umiera, choć robimy wszystko, by je ratować – to jest naprawdę traumatyczne przeżycie. Podobnie jak wtedy, kiedy po dłuższym czasie okazuje się, że nasze wysiłki zdały się na nic. Mieliśmy pacjenta, starszego pana, wprawdzie dość kruchego, ale kwalifikującego się do transplantacji serca, który po zabiegu nie wrócił do domu. Musiał pozostać na oddziale przez wiele miesięcy i w końcu umarł. Czy to miało sens? Dojście do punktu, skąd już nie ma odwrotu rodzi poczucie porażki. Z drugiej strony przychodzi też refleksja, że przedłużyliśmy mu życie o te kilka miesięcy. I może te miesiące nie były takie najgorsze, choć spędzone w szpitalnym łóżku? Może też dały mu chwile radości?
Bierze Pan do ręki serce, które jeszcze przed chwilą biło w człowieku. Zaraz wszczepi je Pan komuś innemu. Czy w takim momencie przychodzi do głowy: kim był zmarły, co mu się zdarzyło? Lubi Pan wiedzieć coś więcej o pacjentach niż to, co wynika z dokumentacji medycznej?
W odniesieniu do dawców nie chcę wiedzieć nic poza informacjami ściśle medycznymi. Nie są mi potrzebne historie, jak to zdrowy i radosny chłopczyk jechał rowerkiem, przewrócił się, nadział na pręt albo uderzył główką o chodnik i zginął. Historie dawców zawsze są związane z nieszczęściem. Śmierć człowieka jest zawsze nieszczęściem. Śmierć jest zła, a jako dziecko bałem się jej wręcz patologicznie. Miałem pretensje do rodziców, że powołali mnie na świat, choć wiadomo, że umrę. Dziś także boję się śmierci i zawsze traktuję ją poważnie. Ale w pracy moim zadaniem jest dać pacjentowi nowe życie i na tym się skupiam. Dlatego też w przypadku biorców nie mam z tym problemu, nie przeszkadza mi wiedza na ich temat i nie są oni dla mnie anonimami.
W 2021 r. przyjął Pan zaproszenie od prof. Piotra Ponikowskiego do pracy we wrocławskim Instytucie Chorób Serca i udziału w tworzeniu ośrodka transplantacyjnego. Jako uznany transplantolog, mający na koncie setki przeszczepień, w tym ówcześnie najwięcej w Polsce wykonanych u dzieci, jedyny operator w kraju, który przeprowadził autotransplantacje serca – mógł Pan pracować wszędzie. Jak dziś ocenia Pan decyzję przyjazdu do Wrocławia?
Niesamowicie satysfakcjonujące jest tworzenie czegoś od początku. To jest nowa jakość. Zwłaszcza, gdy chodzi o ośrodek wypełniający białą plamę na transplantologicznej mapie Polski. W rejonie południowo-zachodnim nikt nie przeszczepiał serca. A w tej dziedzinie, jak w mało której, liczy się czas. Od pobrania serca do jego wszczepienia nie powinno upłynąć więcej niż trzy, maksymalnie cztery godziny, dłuższy czas niedokrwienia przekreśla szansę na udane przeszczepienie. Dlatego tak ważne było powstanie ośrodka we Wrocławiu, zabezpieczającego potrzeby mieszkańców Dolnego Śląska i sąsiednich województw. Cieszę się, że w tym uczestniczyłem. Stworzyliśmy świetny zespół. Cała grupa osób żyje dzięki temu, że powstał nasz ośrodek. Rok 2021 w ogóle był fantastyczny. Od pierwszej transplantacji, wykonanej 25 lutego, szliśmy jak burza. Do końca roku zrobiliśmy ich 40 na ok. 200 w kraju. Jak na zupełnie nowy ośrodek, był to rewelacyjny wynik. W dodatku mieliśmy najkrótszy czas oczekiwania na zabieg – od momentu kwalifikacji pacjenta mieścił się on w dwóch tygodniach. Poza nami tylko ośrodek w Paryżu mógł się pochwalić takim tempem. Kolejny rok już nie był taki świetny, pacjenci musieli czekać dłużej. Przyczyny tego są złożone, w dużej mierze systemowe. Na szczęście w takich sytuacjach, gdy pacjent zbyt długo czeka na odpowiedniego dawcę, mamy możliwość wszczepienia mu pompy wspomagającej lewą komorę serca HeartMate III, dzięki której bezpiecznie dotrwa do zabiegu. Gorzej, jeśli ma niewydolność obu komór, co czasem się zdarza. Niektórzy pacjenci mają problemy z gojeniem rany w linii zasilającej. Istnieje ryzyko infekcji, które w skrajnych przypadkach może skończyć się śmiercią. Trafił do nas mężczyzna, któremu po implantacji HeartMate III w innych ośrodkach odmawiano przeszczepienia serca, pomimo infekcji linii zasilającej. On wręcz o to błagał, bo jego ojciec zmarł na skutek infekcji linii zasilającej. Mamy też przypadki, że działanie pompy na tyle poprawiło stan chorego, że transplantacja była już niepotrzebna.
Co uważa Pan za swój największy zawodowy sukces?
Jest on związany z autoprzeszczepieniami serca. To znacznie trudniejsze zabiegi niż transplantacje. Największa trudność polega na tym, że serce trzeba wyciąć precyzyjnie. W przypadku zwykłych przeszczepień zawsze mamy nieco tkanki w nadmiarze. Pobiera się serce w taki sposób, by mieć pewien zapas. Jeśli to samo serce musimy ponownie wszczepić pacjentowi, nie możemy sobie na to pozwolić, trzeba działać dosłownie na styk. Przede mną w Polsce nikt tego nie robił, a do tej pory wykonałem pięć takich zabiegów, w tym jeden we Wrocławiu u pacjenta z guzem serca. Do dzisiaj jestem jedynym w kraju, bo pozostałe autoprzeszczepienia, jakie miały u nas miejsce, przeprowadzili lekarze z zagranicy. Moim osiągnięciem jest też wprowadzenie metody zespolenia przeszczepianego serca z pozostawieniem lewego przedsionka serca dawcy i zespolenia żył płucnych – tzw. TOHT (ang. total orthotopic heart transplantation). Dotychczas robiono to dwoma sposobami, ale w żadnym z nich nie można było zachować własnego lewego przedsionka serca. W zespoleniu "całkowitym" jest to możliwe, a zawsze jest to dla pacjenta korzystne.
Dnia 12 lutego 1958 r. we Wrocławiu prof. Wiktor Bross, legenda polskiej chirurgii, przeprowadził pierwszą w Polsce operację na otwartym sercu. Dzisiaj to nic nadzwyczajnego, ale w siermiężnych czasach Brossa było to ogromne osiągnięcie. Z perspektywy świetnie wyposażonych sal operacyjnych w nowoczesnym ośrodku medycznym od tamtego zabiegu dzieli nas przepaść?
To akurat rok mojego urodzenia… Nie miałem okazji osobiście poznać prof. Brossa, ale jestem z pokolenia, które ma jeszcze rozwiniętą wyobraźnię. Wychowywaliśmy się bez Internetu, telefonów komórkowych, do zabawy wystarczał nam często kawałek patyka, z którego można było zrobić dosłownie wszystko, co tylko podpowiedziała wyobraźnia. Dlatego bez trudu mogę sobie wyobrazić pracę pionierów chirurgii w ówczesnych warunkach, gdy bez sprzętu, którym teraz dysponujemy, dokonywali rzeczy wielkich. Szczerze ich podziwiam, ale także im zazdroszczę. Na co dzień korzystam z wszelkich zdobyczy technologicznych, ale też jako chirurg mam świadomość, że muszę być gotowy na różne nieprzewidziane zdarzenia.
Czuje się Pan spełniony zawodowo? Tyle Pan osiągnął, że trudno sobie wyobrazić pole do marzeń dotyczących pracy…
(po namyśle) Tak, jestem zawodowo spełniony. Nie znaczy to, że nie mam o czym marzyć. Chciałbym np. byśmy dokonywali przeszczepień u większej liczby osób z ECMO – takich, którym trzeba ratować życie jak najszybciej. Zdarzają się nam tacy pacjenci, ale jest ich wciąż za mało i wciąż zbyt wielu umiera dlatego, że pomoc nadeszła za późno. Jest jeszcze wiele rzeczy do zrobienia. Tak szczerze, to chciałbym umrzeć przy stole operacyjnym.
Nie jest to egoizm? A co z pacjentem, którego by Pan w tym momencie operował?
(śmiech) Mam świetnych asystentów, którzy przejęliby pacjenta i bez trudu by sobie poradzili. I tu wracamy do tematu, jak ważny jest dobry zespół.
A gdyby nie został Pan kardiochirurgiem?
W młodości myślałem o architekturze i szkole morskiej. Marzyło mi się pływanie po morzu, rzecz jasna – stojąc na mostku kapitańskim. Wada wzroku uniemożliwiła mi pójście tą drogą, zdecydowałem się na medycynę. Nie żałuję.
 Szukaj
Szukaj



