Ratunek dla dzieci z niedoborami odporności
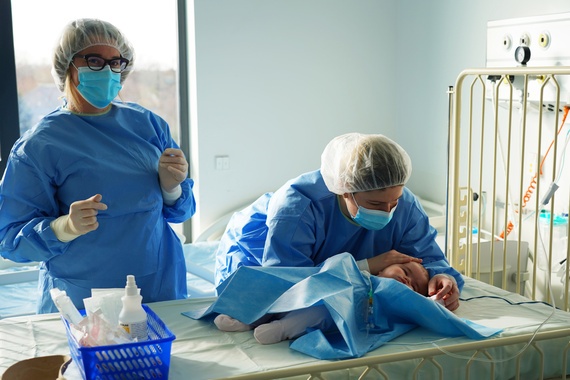
Helenka i Ida to kolejne dzieci w Polsce, które są w trakcie leczenia i otrzymały szansę na życie dzięki terapii genowej. W Klinice Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej Uniwersyteckiego Szpitala Klinicznego we Wrocławiu (USK), znanej również jako „Przylądek Nadziei”, realizowany jest jeden z najbardziej zaawansowanych programów leczenia ciężkich wrodzonych niedoborów odporności w Europie. Dzięki wprowadzeniu w Polsce badań przesiewowych noworodków oraz międzynarodowej współpracy naukowej możliwe jest dziś „naprawienie” uszkodzonego genu i trwałe przywrócenie odporności najmłodszym pacjentom.
Zespół Kliniki z sukcesem prowadzi terapię genową dedykowaną dzieciom ze SCID – ciężkim złożonym niedoborem odporności. Bez specjalistycznej interwencji choroba ta prowadzi do zgonu najczęściej już w pierwszym roku życia.
Helenka – siódmy pacjent na świecie
W ostatnich dniach zespół „Przylądka Nadziei” zakończył kluczowy etap leczenia czteromiesięcznej Helenki z północy Polski. Dziewczynka jest siódmym pacjentem na świecie i drugim w Polsce leczonym tą metodą.
– Dzięki programowi przesiewu noworodkowego udało się postawić diagnozę zaraz po urodzeniu i bardzo wcześnie rozpocząć leczenie – mówi prof. Krzysztof Kałwak, kierownik Kliniki Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej. – Jej przypadek nie był prosty. W krwiobiegu dziewczynki znajdowały się komórki jej mamy, które wywołały reakcję podobną do choroby przeszczep przeciwko gospodarzowi. Musieliśmy najpierw wyciszyć ten stan, a następnie przeprowadzić aferezę, czyli pobranie komórek macierzystych. Mimo że dziewczynka waży zaledwie 6 kilogramów, udało się zebrać rekordową liczbę 300 milionów komórek, które po modyfikacji w holenderskim laboratorium wróciły do Wrocławia.
Obecnie Helenka jest kilka dni po podaniu zmodyfikowanych genetycznie komórek. Przebywa w ścisłej izolacji na oddziale przeszczepowym, a jej stan jest stabilny. Kluczowy będzie czternasty dzień po podaniu preparatu – wtedy nowe komórki powinny rozpocząć odbudowę jej układu odpornościowego.
Ida – kolejna terapia w przygotowaniu
Do zabiegu przygotowywana jest kolejna pacjentka – kilkumiesięczna Ida. Jej komórki macierzyste zostały już przekazane do laboratorium w Leiden, gdzie trwa proces modyfikacji genetycznej.
– Jeśli wszystko pójdzie zgodnie z planem, Ida otrzyma swoją terapię genową w drugiej połowie marca – zapowiada prof. Kałwak. – Wcześniej przejdzie jeszcze chemioterapię kondycjonującą, a następnie otrzyma preparat, który ma trwale zmienić jej los. Takie dzieci wcześniej po prostu umierały na „nieznane zapalenia płuc”, zanim ktokolwiek zdążył postawić właściwą diagnozę. Dziś możemy je uratować.
Olaf – pierwszy pacjent w Polsce
Program terapii genowej w USK we Wrocławiu rozpoczął się od leczenia Olafa w październiku 2024 roku. Chłopiec był pierwszym pacjentem w Polsce, który otrzymał tę formę terapii. Dziś, półtora roku po zabiegu, Olaf jest zdrowym dzieckiem. Mieszka z rodzicami na Islandii, rozwija się prawidłowo i nie wymaga izolacji. Do Wrocławia przyjeżdża raz w roku na kontrolę.
– Najnowsze analizy potwierdzają pełne bezpieczeństwo metody. Geny wprowadzone do jego organizmu działają prawidłowo, a on sam jest żywym dowodem na to, że śmiertelną chorobę można całkowicie pokonać – tłumaczy dr Monika Mielcarek-Siedziuk, pediatra i transplantolog kliniczny z Kliniki Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej USK.
Na czym polega terapia genowa?
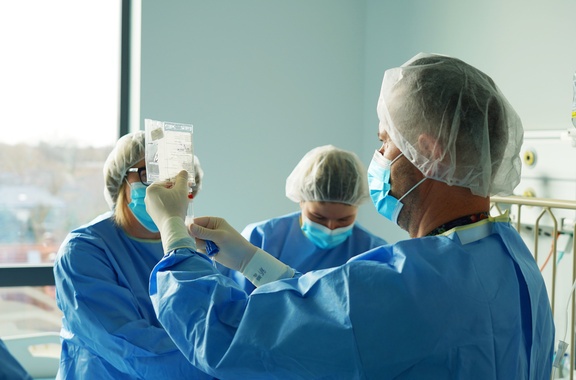
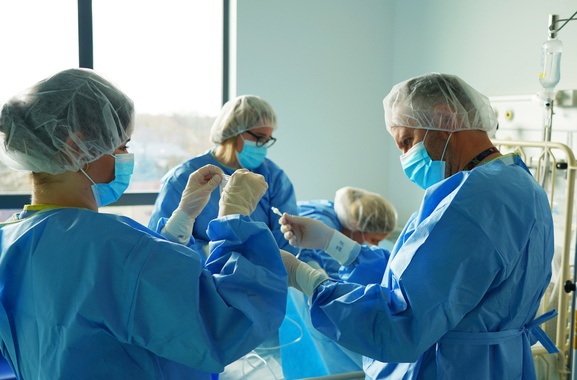
SCID to choroba, w której dziecko rodzi się bez sprawnego układu odpornościowego. Nawet pozornie niegroźna infekcja może stanowić śmiertelne zagrożenie. Terapia genowa polega na pobraniu własnych komórek macierzystych pacjenta i ich modyfikacji w wyspecjalizowanym laboratorium.
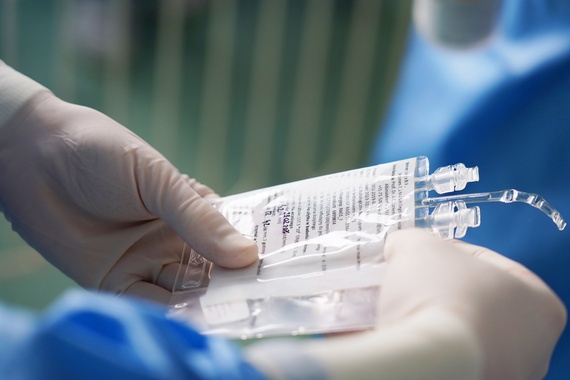
W ośrodku w Leiden w Holandii, który rozwijał tę technologię przez trzy dekady, do komórek wprowadzana jest prawidłowa kopia uszkodzonego genu. Po powrocie preparatu do Wrocławia dziecko przechodzi krótką chemioterapię przygotowującą szpik, a następnie otrzymuje zmodyfikowane komórki w formie dożylnego wlewu.
– Sama procedura podania jest prosta, ale znaczenie tych 15 mililitrów preparatu dla pacjenta jest ogromne. Rodzice doskonale rozumieją, że w tym momencie dziecko dostaje nowe życie. Defekt genetyczny zostaje usunięty, a dziecko zyskuje prawidłową odporność. Będzie mogło chodzić do żłobka i przedszkola, bawić się z rówieśnikami, zamiast przebywać w izolacji – wyjaśnia dr Mielcarek-Siedziuk.
Terapia genowa jest również bezpieczniejsza od klasycznego przeszczepienia szpiku od niespokrewnionego dawcy, ponieważ nie wiąże się z ryzykiem odrzutu ani choroby przeszczep przeciwko gospodarzowi.
Przesiew noworodkowy zmienia rokowania
Dynamiczny wzrost liczby diagnoz to efekt wprowadzenia w Polsce badań przesiewowych noworodków w kierunku ciężkich niedoborów odporności.
– Jestem przekonany, że te dzieci były wśród nas wcześniej, ale umierały z powodu nierozpoznanej choroby. Teraz jesteśmy w stanie wykryć ją w pierwszych dniach życia i uratować pacjentów – mówi profesor Kałwak.
Wcześniej przez pięć lat klinika leczyła dwóch pacjentów z tym rozpoznaniem. Obecnie, w ciągu zaledwie trzech miesięcy, pojawiło się troje kolejnych dzieci zakwalifikowanych do terapii. Program realizowany jest w ramach międzynarodowego badania klinicznego pod egidą Unii Europejskiej. Rodzice nie ponoszą kosztów leczenia ani nie muszą organizować zbiórek.
W 2024 roku Klinika Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej USK we Wrocławiu wykonała więcej transplantacji niż Great Ormond Street Hospital w Londynie. Ośrodek rozwija się jako jedno z najważniejszych europejskich centrów terapii komórkowych i genowych oraz przygotowuje się do uzyskania statusu Quality Treatment Center dla kolejnych rzadkich chorób, w tym leukodystrofii metachromatycznej.
USK we Wrocławiu nie ogranicza się wyłącznie do leczenia najcięższych wrodzonych niedoborów odporności. Ośrodek od kilku lat konsekwentnie buduje kompetencje w zakresie nowoczesnych terapii komórkowych, w tym terapii CAR-T, która – podobnie jak leczenie SCID RAG1 – polega na modyfikacji genetycznej komórek pacjenta w celu przywrócenia prawidłowej funkcji układu odpornościowego. Po raz pierwszy w Klinice Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej zastosowano ją 6 lat temu, a dokładnie 3 marca 2020 roku. W przypadku CAR-T zmieniane są limfocyty T chorego tak, aby rozpoznawały i niszczyły komórki nowotworowe. Mechanizm technologiczny jest zbliżony: wykorzystuje się inżynierię genetyczną, transfer materiału genetycznego do komórek oraz ich ponowne podanie pacjentowi. Cały proces wymaga zaplecza transplantacyjnego, doświadczenia w pracy w warunkach izolacji oraz ścisłej kontroli bezpieczeństwa.
Uniwersytecki Szpital Kliniczny we Wrocławiu, we współpracy z naukowcami z Uniwersytetu Medycznego we Wrocławiu, wdrożył terapię CAR-T dla dorosłych pacjentów z opornymi i nawrotowymi nowotworami hematologicznymi, stając się jednym z kluczowych ośrodków realizujących to leczenie w Polsce. Program obejmuje chorych, u których wyczerpano standardowe możliwości terapeutyczne – dla wielu z nich jest to ostatnia szansa na trwałą remisję.
Równoległy rozwój terapii genowej w SCID oraz terapii CAR-T pokazuje, że wrocławski ośrodek buduje spójny ekosystem terapii zaawansowanych (ATMP), łączący pediatrię i medycynę dorosłych. To model oparty na ścisłej współpracy klinicystów, immunologów, biologów molekularnych i specjalistów transplantologii. Dzięki temu możliwe jest nie tylko wdrażanie innowacyjnych metod leczenia, lecz także tworzenie zaplecza naukowego i organizacyjnego, które pozwala szybko przenosić odkrycia z laboratoriów do praktyki klinicznej – z realną korzyścią dla pacjentów, zgodnie z hasłem: „Komórki podróżują, a pacjent zostaje w domu, czyli w USK we Wrocławiu”.
Tekst i zdjęcia: USK Wrocław
 Szukaj
Szukaj



